王丽娜医生的科普号
- 医学科普 什么是神经源性膀胱
神经源性膀胱是由于神经疾病,如卒中、脊髓损伤或肿瘤而导致的膀胱控制能力不足的疾病。根据神经病变的程度及部位的不同,神经源性膀胱也有不同的临床表现。另外,神经源性膀胱可引起多种长期并发症,严重者可引起上尿路损害以及肾功能衰竭、尿路感染等并发症,严重影响患者的生活质量。但是病友们也不用过度恐慌,如果患者能够对病情有充分的了解,及时选择正确的治疗方法,是可以改善症状和及时保护上尿路功能的。本文将为您介绍有关神经源性膀胱的基本知识,希望通过这些內容,能够解答您心中的疑惑,掌控自己的健康。什么是神经源性膀胱?神经源性膀胱(Neurogenicbladder,NB)是由于神经调控机制出现紊乱而导致的下尿路功能障碍,通常需要在有神经病变的前提下,患者才能被诊断为神经源性膀胱。根据神经病变的程度及部位的不同,神经源性膀胱通常有不同的临床表现。神经源性膀胱通常好发于脑血管病、颅脑肿瘤、周围神经病变、神经脱髓鞘病变、脊柱和盆腔外科手术和脊髓损伤患者。神经源性膀胱的症状是什么?典型症状:储尿期:尿急、尿频、夜尿、尿失禁、遗尿等;排尿期:排尿困难、膀胱排空不全、尿潴留、尿痛等;排尿后:尿后滴沥等;膀胱异常感觉:患者可以有膀胱充盈及尿意。其他症状包括:排便功能障碍,便秘或者大便失禁男性出现勃起功能障碍神经源性膀胱会增加罹患下列疾病的风险:尿路感染尿路结石因尿液倒流入肾脏引起的肾脏问题常见问题解答Q1哪些疾病容昜引起神经源性膀胱呢?所有可能累及储尿和/或排尿生理调节过程的神经系统病变均有可能导致神经源性膀胱,常见病因如下:中枢神经系统因素:中风、颅脑肿瘤、帕金森病、脊髓病变、椎问盘病变及椎管狭窄等;外周神经系统因素:糖尿病等;感染性疾病:获得性免疫缺陷综合征、带状疱疹等;医源性因素:脊柱手术、根治性盆腔手术如直肠癌根治术、子宫全切术等。Q2神经源性膀胱有哪些诊断方法呢?神经源性膀胱的诊断主要包括三个方面:导致膀胱尿道功能障碍的神经系统病变的诊断,需要通过神经系统疾病相关病史、体格检查、影像学检查和神经电生理检查等检查手段查明。下尿路功能障碍和泌尿系统并发症的诊断,需要通过尿常规等实验室检查、尿动力学检查和膀胱尿道镜等检查手段加以明确。其中,尿动力学检查能对下尿路功能状态进行客观定量的评估,是评估神经源性膀胱的“金标准”。其他器官、系统功能障碍的诊断,确定是否存在合并性功能障碍、盆腔脏器脱垂等。Q3神经源性膀胱不及时处理会有哪些危害?神经源性膀胱不及时处理,容易并发尿路感染,10%~15%的患者可发生尿路结石,膀胱输尿管反流的发生率也达到10%~40%,同时还可并发肾盂肾炎、肾衰竭、肾积水等疾病,长期插尿管给患者生活也会带来诸多不便,并且会显著增加膀胱和肾脏结石、狭窄和膀胱肿瘤的发生风险。因此,确诊为神经源性膀胱后,需要做的第一件事就是保护肾脏。Q4患者为什么需要记录排尿日记?排尿日记是患者在一定时期内对排尿过程的完整记录,通常需要连续记录3天饮水和排尿的时间、量,以及伴随的尿失禁次数、失禁量等其他指标,令医生可以客观地了解患者排尿状态、泌尿器官的功能状态,从而分析病症的根源、观察治疗效果。因此,排尿日记是医生在诊疗过程中重要的参考,特别是对于神经源性膀胱初诊患者至关重要。神经源性膀胱的主要治疗手段有哪些?间歇导尿:间歇性导尿能有效治疗神经肌肉排尿功能障碍,消除长期导尿管甚至耻骨膀胱造瘘的疼痛,为进一步治疗(膀胱扩张、可控尿流改道)创造条件。辅助治疗:定时排空膀胱盆底肌肉训练训练“扳机点”排尿男性使用外部集尿装置药物治疗:治疗逼尿肌过度活动的药物治疗逼尿肌收缩无力的药物降低膀胱出口阻力的药物增加膀胱出口阻力的药物减少尿液产生的药物其他药物手术治疗:骶神经调控疗法目前,骶神经调控疗法治疗神经源性膀胱是最先进的微创治疗手段,通过电调节治疗调控排尿神经反射,恢复膀胱尿道的储尿和排尿功能。神经源性膀胱患者中往往多种症状并存,通常需要综合多种手段协同治疗。神经源性膀胱的治疗目标是什么?首要目标:保护上尿路功能(保护肾脏功能)次要目标:恢复或部分恢复下尿路功能、改善尿失禁提高生活质量骶神经调控疗法治疗神经源性膀胱骶神经调控疗法通过弱电脉冲影响骶神经,调控膀胱、括约肌和盆底神经反射,是一种植入体内长期使用的电调节治疗。简言之,是让膀胱和排尿的神经准确向大脑传递“开”、“关”信号,以解决神经源性膀胱导致的排尿障碍问题。骶神经调控疗法是国际上最先进的神经源性膀胱治疗方法,在保护患者上尿路功能之余,还可以有效控制多种排尿障碍的症状:跑厕所的次数减少了,尿液漏出的事件减少或消失了,导尿次数减少或不再需要导尿。患者控尿/排尿能力得到提高,残余尿量减少,从而提高患者生活质量。目前,已有超过20年的临床应用,全球有逾375,000名病人受益于美敦力骶神经调控疗法。骶神经调控疗法的治疗优势安全、微创手术时间短、创口小、身体恢复时间快;整个治疗是可逆的,植入体内的设备可移除且不会破坏身体结构和神经组织。分阶段手术,疗效可预知微创手术分为两个阶段进行,第一阶段手术后,患者将在医生指导下体验临时刺激器的治疗,评估疗效;第二阶段手术后,所有设备均植入体内,不影响美观及患者日常生活。长期持续改善症状,提高患者生活质量82%的患者在植入后5年持续有效-,84%的患者在4年内均表示对疗法满意2,90%的患者会向好友推荐使用美敦力InterStimu3.9。
王丽娜 主任医师 大连医科大学附属第一医院 泌尿外科291人已读 - 诊后必读 女性盆底脱垂的原因和如何正确的做盆底肌肉锻炼操
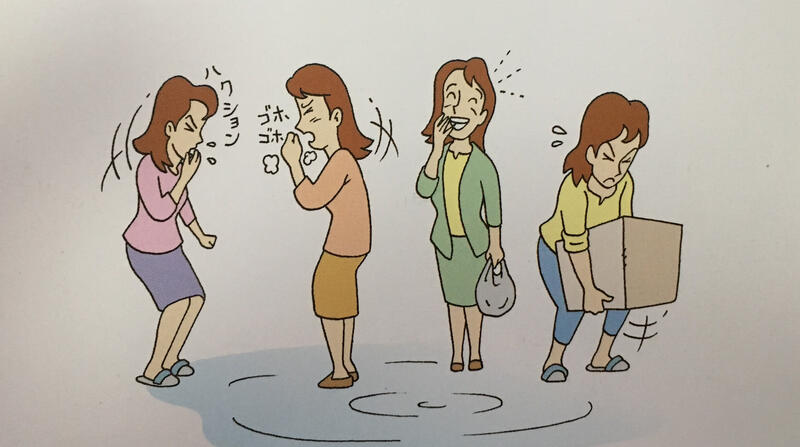
盆底肌由于各种原因导致功能衰弱,膀胱和尿道的位置也因此下移,于是紧缩尿道的能力也随之下降。在这种状态下,由于我们咳嗽、打喷嚏、大笑、提重物等行为动作,当腹部用力膀胱受到压迫时,这种压力直接给尿道施加闭合性力量,尿液就自然流出,形成漏尿,也就是我们常说的压力性尿失禁。造成盆底肌衰弱的原因主要有以下几个方面:1.妊娠和分娩,为了支撑逐渐变重的子宫,当胎儿通过阴道时,盆底肌负担变大,分娩后很多产妇会出现漏尿现象。妊娠和分娩造成的盆底肌撕裂和失代偿也是将来引起压力性尿失禁的主要原因。2.年龄和绝经。雌激素下降导致阴道壁和尿道壁变薄也是发生尿失禁的主要原因。3.肥胖,体重的增加使得骨盆内部负担加大,盆底肌负担也加大。盆底操的作用是锻炼盆底肌,改善漏尿现象。这种操必须持续不断的练习下去。这种操是一些反复的基本动作,很简单,可以自己独立完成。step1让我们来掌握一些基本动作。在盆底操中我们必须要使盆底肌反复的收缩和放松。首先让我们来确认一下盆底肌肉的功能。1.双腿张开与肩同宽,深呼吸,全身放松。2.不要腹部施加压力,也就是不要收缩腹部,这点很重要,如果在锻炼盆底肌的过程中一直收腹,那么可能达不到锻炼的效果反而加重了盆底肌的损伤。3.收缩肛门,就好像要“憋住不放屁”或者“不排大便”那种感觉。收缩尿道、阴道,就好像“排尿中突然憋住,不让尿出来那种感觉”。4.如果你感觉在做以上行为时,尿道、阴道、肛门有一种被提升的感觉的话,那么就说明盆底肌在收缩。5.最后放松收紧的尿道、阴道和肛门。重复2-5的基本操作。step2,盆底操最重要的一点就是要感觉到盆底肌的收缩,所以我们推荐大家做以下的动作姿势。由于怀孕、分娩使得盆底肌负担变重,会引起产后漏尿,通常这种漏尿现象随着盆底肌的机能恢复也会得到缓解。可是,有部分产妇产后漏尿现象仍没有缓解,还有些产妇虽然漏尿缓解了,但是担心将来会复发。这样的产妇都可以跟我们一起来做盆底操。开始盆底操的最佳时刻应该是会阴部疼痛消失的时候,或者咨询医生确认一下盆底肌的恢复状态。有的产妇为了恢复到以前的苗条身材,会穿收腹裤,还有的会做腹部肌肉锻炼运动。以上这两种情况都会妨碍到盆底肌的恢复,所以产后的,“盆底肌养生”很重要。这个要因人而异,如果每天都能够正确持续做操的话,1-3个月症状可以得到改善,这个操跟年龄没有太大关系,各个年龄都适用,只要您能够坚持,定期记录排尿和漏尿的情况就会感受到做操的效果。定期要到医生那里进行检查。被诊断为压力性尿失禁的患者,大约80%的患者的病情得到了改善,但也有一些患者仅靠这些操没能得到较好的治疗效果,或者改善的情况不满意,这种时候建议药物治疗或者手术治疗。如果停止做操的话,有些已经恢复好的人会在再次出现盆底肌衰弱,导致漏尿现象的出现。为了维持肌肉力量,即使在漏尿现象改善的前提下,也应该继续做盆底操,把它当作生活习惯来进行。在以上情况下脆弱的盆底肌会负担加重,引起漏尿。如果这种情况不断持续下去的话,漏尿情况会不断恶化,因此大家一定要注意避免以上情况的出现。本文系王丽娜医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
 王丽娜 主任医师 大连医科大学附属第一医院 泌尿外科1人已购买
王丽娜 主任医师 大连医科大学附属第一医院 泌尿外科1人已购买





